男性の健康上の問題
小児がんの治療が男性の生殖能力に与える影響については、治療を受けた年齢、がんの種類と部位、どんな治療を受けたかなどの様々な要因によって異なります。まずは男性の生殖器官がどのように機能し、そして小児がんの治療が生殖器官にどのように影響するかを理解しておくことが大切です。
男性の生殖器官
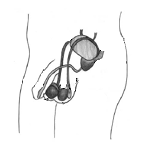
男性の生殖器官は陰嚢、精巣(睾丸)、輸精管、精巣上体(副睾丸)、精嚢、前立腺、陰茎および尿道から成り立っており、脳にある下垂体によってコントロールされています。精巣は陰嚢(皮膚のたるんだ袋で陰茎の裏側に位置している)の中にあり、ライディク細胞(男性ホルモンであるテストステロンをつくる細胞)と生殖細胞(精子をつくる細胞)からできています。
男児が思春期に入るころ、脳下垂体は2つのホルモン、卵胞性腺刺激ホルモン(FSH)と黄体形成ホルモン(LH)を分泌します。このホルモンは精巣に精子とテストステロンを作り始めるように指令を送ります。思春期が進むうちに、男性ホルモンであるテストステロンの働きにより、声変わりを迎え、陰茎と精巣が成長し、ひげや体毛が濃くなり、体の筋肉が発達してきます。精巣でつくられた精子は、精巣上体(左右それぞれの精巣の上についているコイル状の管)の中で成長して、輸精管(精子の貯蔵庫の役目を果たす)へと進んでいきます。精子は、精嚢と前立腺でつくられる液体と混ざって精液となります。男性が射精をする際には、精子が輸精管から汲み出され、精嚢と前立腺から分泌される液体と混ぜ合わされて、尿道(陰茎からの液体を運ぶ管)から体外に出ます。
がんの治療が男性の生殖機能に与える影響
がん治療によって男性の生殖機能が受ける影響の最たるものは、男性不妊(妊娠をさせることができないこと)です。男性不妊は、特定の化学療法、脳や精巣への放射線治療、あるいは男性生殖器に対する手術によって生じる可能性があります。
それ以外にがん治療が影響を与える可能性があるものとしては、テストステロン欠乏症(「性腺機能不全」もしくは「ライディク細胞機能不全」としても知られています)があります。これは、男性ホルモンであるテストステロンを十分に分泌できない状態で、精巣や脳への放射線治療によりライディク細胞または脳下垂体が損傷を受けると起こります。この状態が思春期前の男児に生じた場合、その子は医師が処方するホルモン剤を服用しないと思春期を迎えることができません。思春期を迎えた後でテストステロン欠乏症となった男性も、筋肉の発達、骨と筋肉の強化、体脂肪の適切な分配、精子の製造、性欲や性交能力を持つなどの機能を維持するためにホルモン補充療法が必要となります。
男性の生殖器官に生じる問題の原因
- 「アルキル化剤」タイプの抗がん剤: 男性不妊の原因となり得ます。
(シクロフォスファミド、ナイトロジェンマスタード、プロカルバジンなど)
治療中のアルキル化剤の総投与量は、精子形成細胞が損傷を受けた可能性を判定する上で重要です。投与量がより多い場合に男性不妊となる可能性が高くなります。化学療法と放射線治療が組み合わされていた場合も、男性不妊となるリスクが高まります。 - 放射線治療: 精巣の機能に悪影響を及ぼすのには、以下の2つの可能性があります。
- 放射線治療が精巣に直接、あるいは周辺組織に対して行われた場合
精母細胞(生殖細胞)は放射線治療の影響を極めて受けやすいものです。6グレイ以上の放射線治療を受けた場合には、ほとんどが男性不妊となります。3グレイ以下の放射線治療を受けた場合でも、形成される精子の量と質が低下するおそれがあります。精子量の一次的な低下ですむ場合もありますが、男性不妊は極めて低いレベルの放射線治療でも起こる可能性があります。精母細胞が機能しなくなっても、テストステロンの分泌が続くことはよくあります。テストステロンを生成する細胞(ライディク細胞)は精母細胞ほど放射線に対して敏感ではないからです。しかしながら、ライディク細胞は精巣に20グレイ以上の放射線治療を受けるとしばしば機能を停止し、テストステロン欠乏症という結果をもたらします。 - 放射線治療が脳下垂体に対して行われた場合
脳への放射線治療は下垂体に損傷を与え、精子とテストステロンの生成を行うようにシグナルを送る2つのホルモン(FSHとLH)の分泌量の低下を引き起こします。これらのホルモン値が低い男性は、生涯テストステロンの投与を受け続ける必要があります。しかしながら、このような男性も専門的なホルモン補充療法を受けることによって妊娠させることができる場合があります。脳への放射線治療のせいで不妊となり、かつ、子供を持ちたいと思っている男性は、不妊治療専門医の診察を受けましょう。 - 両方の精巣の摘出手術: 男性不妊およびテストステロン欠乏症になります。
後腹膜リンパ節郭清術(RPLD)を受けた場合には、骨盤部位にある神経に損傷を与える可能性があり、射精機能が阻害される可能性があります。前立腺あるいは膀胱の摘出手術を受けた場合には勃起や射精ができなくなる可能性があります。このような状況でも、精子の生成能力が影響を受けていない場合には、精子の採取による人工授精などの特別な方法で妊娠させることが可能です。子供を望む場合には、不妊治療専門医に相談してください。
男性の生殖機能に問題を起こすリスク要因
「アルキル化剤」と呼ばれる種類の抗がん剤は、投与量が多い場合には男性不妊の原因となります。それらの薬の例としては下記のものがあげられます。
- シクロフォスファミド(シトキサンR)
- イホスファミド
- ナイトロジェンマスタード
- プロカルバジン
- メルファラン
- ブスルファン
- クロラムブシル
- ロムスチン(CCNU)
- カルムスチン(BCNU)
- チオテパ
- ダカルバジン(DTICR)
- テモゾロミド
- カルボプラチン
- シスプラチン
放射線治療が下記のいずれの部位に対して行われた場合も男性不妊の原因となり得ます。
- 精巣
- 骨盤
- 逆Y字照射
(※訳注:放射線の照射方法の一つで、下半身のリンパ節に照射する場合に用います。)または全リンパ節球照射(※訳注:頚部、腋窩、肺門および縦隔リンパ節への照射を「マントル照射」と呼び、 マントル照射に脾臓と上腹部および骨盤内リンパ節への照射を加えたものを「全リンパ節照射」と呼びます。) - 鼠径部・大腿骨のエリア
- 全身照射(TBI)
(※訳注:「TBI」とは「Total Body Irradiation」の略で、全身のがん細胞を消失させるとともに、骨髄移植に先立って、拒絶反応を防ぐ目的で宿主の骨髄幹細胞を根絶やしにして免疫力を低下させるために化学療法と併用して行われる全身照射のことです。) - 脊椎: 24グレイ以上の照射
- 頭蓋(脳): 30グレイ以上の照射
また、男性不妊を引き起こすことに加え、精巣(通常20グレイ以上)や脳(通常30グレイ以上)への大量の放射線治療はテストステロン欠乏症の原因にもなります。
以下の外科手術は、男性不妊あるいは通常の性生活への支障の原因となります。
- 両方の精巣の摘出(この手術は必ず不妊になります)
- 後腹膜リンパ節郭清(RPLD)
- 膀胱切除術(膀胱の摘出)
- 前立腺切除術(前立腺の摘出)
両方の精巣の摘出はテストステロン欠乏症の原因にもなります。
推奨される経過観察
生殖機能に問題が起きるリスクを伴うようながん治療を受けた男性は、ホルモン値と思春期の状況を注意深く判定するために、年一回の経過観察を受けなければなりません。ホルモン値(FSH、LHおよびテストステロンの値)を測定するために血液検査も行われます。もし何らかの問題が見つかった場合には、内分泌専門医(ホルモン治療医)、泌尿器科医(男性生殖器官の専門医)及び不妊治療の専門医に紹介してもらうことをお勧めします。
テストステロン欠乏症への対策
テストステロンの数値が低い男性は、テストステロンを補う治療を受ける必要があります。テストステロンはジェル、皮膚へのパッチ、注射など、いくつかの方法で補充が可能です。担当の内分泌専門医がその人に一番適した治療法を決めてくれます。
男性不妊について
男性不妊と性交機能に直接の関連性はありません。一部の男性においては精巣の大きさや硬さが減少する場合もありますが、他では男性不妊についての物理的な徴候はありません。両方の精巣の摘出手術を受けた男性は精子を作れないので男性不妊の状況が永続的に続くことになりますが、それ以外の男性では、精子の生成機能を確認する確実な方法は精液の検査を受けることです。この検査は精子の形状や動き、濃度を確認するものです。精液検査の結果、複数の検体において無精子症(精液の検体内に精子が見当たらないこと)が見られた場合には男性不妊を示す確かな指標となります。
放射線治療のせいで無精子症となった場合には、精子の生成機能が回復する可能性はありません。しかしながら、化学療法の結果で無精子症となった場合は、妊娠させる機能への影響に大きなばらつきがあります。化学療法が終了した数か月後あるいは数年後に精子の生成能力が回復する男性もいれば、治療の影響がずっと続く男性もいます。精子の生成能力がいつ回復するのかは見定めることができません。特に精液検査のわずか2~3年前に化学療法が終わったばかりの場合においてはなおさらです。このため、男性不妊であるとの確定診断が下されるまでは、女性を妊娠させる可能性があるということを常に頭に入れておかなければなりません。
精液検査
大人になって成熟した男性が、妊娠させることができるかどうかの能力に懸念を持っている場合には、精液検査を受けるべきです。成人の泌尿器科あるいは産科・婦人科のある総合病院やクリニックには、ほとんどの場合、精液検査を行う設備があります。検査費用が気懸かりな場合には、事前にその病院やクリニックに確認してください。検査の結果、数値が正常な範囲内であると診断された場合には、追加検査を受ける必要はありません。
精子数が少ない場合の対応方法
もし精液検査の結果、精子が見られない(無精子症)か、極めて少ない精子数であった場合には、何度かくり返して検査を受ける必要があります。化学療法後の精子生成能力の回復には10年を要する場合もあるので、化学療法のせいで精子数が減った可能性がある場合には、数年間にわたって定期的に検査を受ける必要があります。加えて、男性の精子数は日によってもかなり変動するので、正常値を下回る結果が出た場合でも1~2か月の間を置いてから再検査を受けると結果が改善している場合もあります。精子の生成機能と品質は化学療法の終了後、年が経つにつれて改善し続ける可能性があります。精子数が少ないと診断された場合でも、妊娠を避けるための方法としてこの結果を当てにすることはできないので、妊娠を望んでいない場合には何らかの避妊方法を講じなくてはなりません。子供を望んでいる男性が低精子症の場合には、人工授精や体外受精(IVF)などの不妊治療を受けることができます。
精液の検体に精子が見られなかった場合の選択肢
精液検査の結果、精子が見られなかった場合で、子供を望んでいる場合には、男性の不妊治療専門医の診察と治療を受ける必要があります。男性の不妊治療に関する医学の進歩は目覚ましいものです。最新の治療においては、無精子症と思われる男性の精巣内にある、精子を生成している部分を特定して、手術を行うことが可能です。精子がない、あるいは極めて数が少ないという男性に対して、外科的に精子を採取できる方法が開発され、妊娠が可能となったのです。一方、時には無精子症が化学療法とは全く関連がないと診断されるケースもあります。その場合には機能不全となった別の原因に対する治療が必要となります。
精子を預けておいて後で使うという選択肢の有効性は、保存できる精子の量と質によります。がん治療の前に精子を預けるならば、低温保存(冷凍)された精子を最適な状態で使えるように、生殖医療の専門医を受診しましょう。
精子を生成できない男性のもう一つの選択肢としては、精子提供者(ドナー)による人工授精があります。この場合、遺伝上は母親だけと関係のある子供が生まれることになります。さらに、遺伝上のつながりがない子供を養子に迎える、もしくは子供を持たないという選択肢もあります。
外科手術で精巣を片方だけ摘出された場合
片方の精巣だけを摘出された場合には妊娠させる能力やテストステロンの製造には通常影響は生じません。しかしながら、股間に衝撃を受ける可能性のあるスポーツ(体当たりを伴うスポーツや野球等)などに参加する際には、保護具の付いたスポーツ用サポーターを着用するなど、残された精巣を護るために事前の十分な注意が必要になります。もし残りの精巣にも放射線治療や化学療法を受けた場合には、それらの治療が及ぼす影響は既に述べた通りです。
小児がんの治療後に妊娠させた場合のリスク
幸いなことにほとんど場合、小児がん経験者が出産する子供が、がんや先天的な異常を発症するリスクは高くありません。ただし、ごく稀なケースですが、小児がんが遺伝性(家族性)のものである場合には、子どもにも同じがんが引き継がれるおそれがあります。そのがんが遺伝性のものかどうかがわからない場合には、がん専門医に確認してください。
Marcia Leonard [RN, PNP] University of Michigan Medical Center